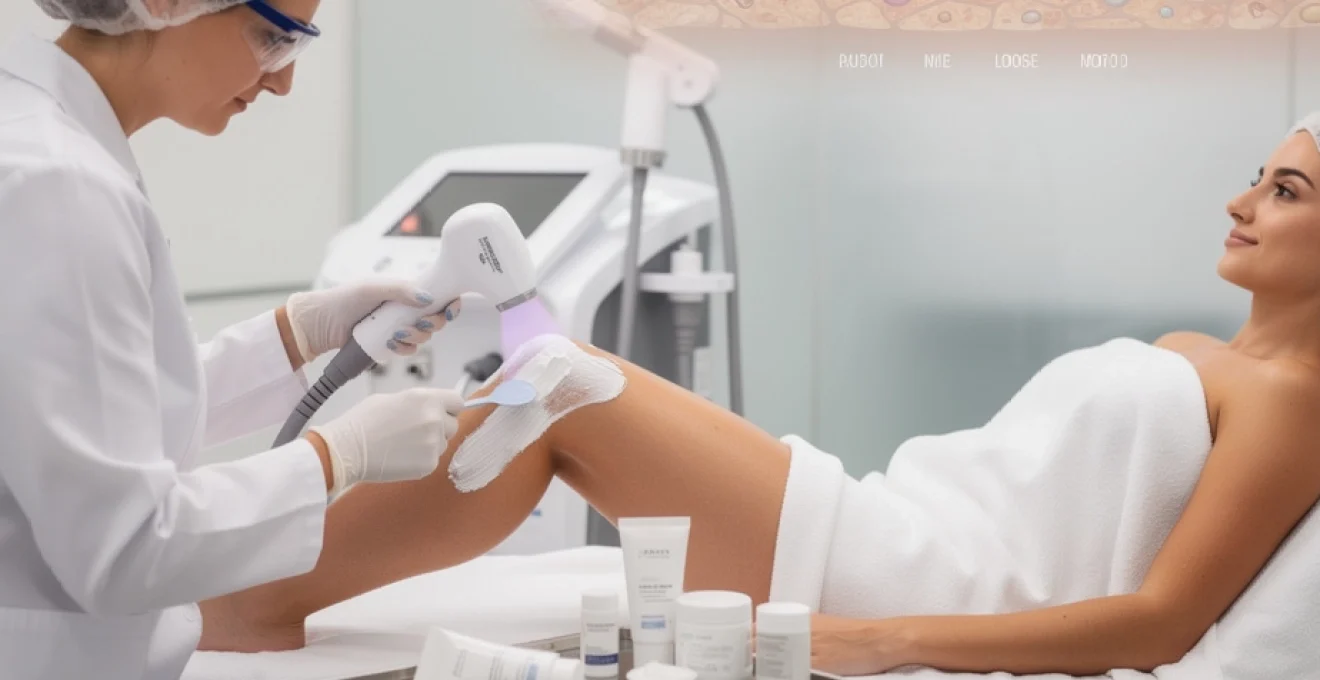
L’épilation laser représente aujourd’hui la méthode de référence pour éliminer définitivement les poils indésirables, mais cette technique peut générer des sensations inconfortables, particulièrement sur les zones sensibles. Face à cette réalité, les crèmes anesthésiantes topiques se sont imposées comme une solution efficace pour améliorer le confort des patients durant les séances. Ces formulations pharmaceutiques spécialisées permettent de bloquer temporairement la transmission des signaux douloureux, transformant une expérience potentiellement désagréable en un traitement plus tolérable. L’utilisation optimale de ces produits nécessite cependant une compréhension approfondie de leurs mécanismes d’action, de leurs protocoles d’application et de leurs interactions avec les différentes technologies laser disponibles sur le marché.
Mécanismes d’action des anesthésiques topiques sur les récepteurs nociceptifs cutanés
Les anesthésiques locaux utilisés en application topique agissent principalement en bloquant la propagation de l’influx nerveux au niveau des terminaisons nerveuses cutanées. Cette inhibition s’effectue par l’intermédiaire d’une interaction spécifique avec les canaux ioniques responsables de la génération et de la transmission des potentiels d’action. La lidocaïne et la prilocaïne, principes actifs les plus couramment utilisés, pénètrent dans les fibres nerveuses où elles se fixent sur les récepteurs intracellulaires des canaux sodiques.
Le processus de nociception cutanée implique plusieurs types de récepteurs sensoriels, notamment les nocicepteurs mécaniques, thermiques et polymodaux. Ces récepteurs, situés dans l’épiderme et le derme superficiel, sont particulièrement sensibles aux stimulations induites par l’énergie laser. L’application d’un anesthésique topique permet de moduler la réponse de ces récepteurs en créant une zone d’insensibilité temporaire. Cette action s’avère particulièrement efficace pour les fibres nerveuses de petit calibre, responsables de la transmission des sensations douloureuses aiguës.
Inhibition des canaux sodiques voltage-dépendants par la lidocaïne
La lidocaïne exerce son effet anesthésiant en se liant spécifiquement aux canaux sodiques voltage-dépendants présents dans la membrane des fibres nerveuses. Cette liaison intervient préférentiellement lorsque les canaux se trouvent dans leur état inactivé, bloquant ainsi leur réouverture et empêchant la dépolarisation membranaire. La concentration minimale efficace de lidocaïne varie selon l’épaisseur de l’épiderme et la densité des terminaisons nerveuses de la zone traitée.
L’efficacité de cette inhibition dépend étroitement du pH local et de la liposolubilité de la molécule anesthésiante. Les formulations EMLA optimisent ces paramètres en utilisant un mélange eutectique qui améliore la pénétration transcutanée. Cette formulation permet d’atteindre des concentrations tissulaires suffisantes pour obtenir un effet anesthésiant significatif, même à travers la barrière épidermique.
Pharmacocinétique de l’absorption transcutanée des anesthésiques locaux
L’absorption percutanée des anesthésiques locaux suit un processus complexe influencé par plusieurs facteurs physiologiques et pharmaceutiques. La couche cornée constitue la principale barrière à la diffusion, nécessitant des stratégies spécifiques pour optimiser la pénétration. Les véhicules utilisés dans les formulations topiques jouent un
rôle déterminant en modulant la fluidité de la couche cornée et en augmentant la solubilité de la lidocaïne et de la prilocaïne. La présence d’agents tensioactifs, d’humectants (comme la glycérine ou le propylèneglycol) et de systèmes eutectiques favorise la diffusion passive à travers l’épiderme. L’absorption est également fonction du temps de contact, de la surface traitée, de l’épaisseur cutanée et de l’intégrité de la barrière cutanée (absence de plaies, dermatoses actives, irritations).
Sur le plan clinique, la concentration plasmatique systémique de ces anesthésiques reste généralement faible lorsque les posologies recommandées sont respectées. Toutefois, en cas d’application sur de larges surfaces ou sous occlusion prolongée, une augmentation significative des taux circulants peut survenir. C’est pourquoi les protocoles d’épilation laser prévoient des limites strictes de quantité totale appliquée, en particulier pour les séances sur plusieurs zones corporelles ou chez les patients à risque (enfants, personnes présentant une pathologie hépatique ou cardiovasculaire).
Durée d’action et métabolisme hépatique des principes actifs anesthésiants
La durée d’action d’une crème anesthésiante pour l’épilation laser dépend à la fois de la molécule utilisée, de la concentration, et du temps de pose avant le traitement. Pour la lidocaïne et la prilocaïne en application topique, l’effet analgésique commence en moyenne entre 30 et 60 minutes après la pose, atteint un plateau autour de 60 à 120 minutes, puis décroît progressivement dans les 1 à 2 heures qui suivent le retrait de la crème. En pratique, cela couvre la majorité des séances d’épilation laser sur des zones localisées.
Après absorption transcutanée, ces anesthésiques locaux sont majoritairement métabolisés par le foie via des enzymes microsomales (cytochromes P450, principalement CYP1A2 et CYP3A4). Ils sont ensuite éliminés sous forme de métabolites inactifs par voie rénale. Chez les patients présentant une insuffisance hépatique ou rénale, l’élimination peut être ralentie, augmentant le risque de toxicité systémique en cas de surdosage ou d’application excessive. C’est la raison pour laquelle une évaluation médicale préalable est indispensable avant de prescrire une crème anesthésiante dans le cadre d’un protocole d’épilation définitive.
Sur le plan pratique, nous recommandons de respecter scrupuleusement la posologie maximale par séance indiquée dans la notice (en général l’équivalent de 10 tubes de 5 g pour un adulte en bonne santé), en tenant compte du poids, de l’âge et de la surface corporelle traitée. En cas de doute, il est toujours préférable de réduire légèrement la quantité de produit plutôt que de la dépasser, surtout lorsqu’il s’agit de couvrir plusieurs zones (maillot + aisselles + demi-jambes par exemple).
Interactions médicamenteuses avec les anticoagulants et antiarythmiques
Les anesthésiques locaux topiques comme la lidocaïne peuvent interagir avec certains traitements systémiques, en particulier les antiarythmiques de classe I (mexilétine, tocainide) et, dans une moindre mesure, avec certains anticoagulants indirectement via des modifications hémodynamiques. Même si, en usage standard pour l’épilation laser, les concentrations plasmatiques restent basses, il est prudent de considérer ces interactions potentielles lors de l’anamnèse.
Chez les patients traités par antiarythmiques, un effet additif sur la conduction cardiaque peut théoriquement survenir, augmentant le risque de troubles du rythme en cas de surdosage de lidocaïne. De même, certains médicaments inhibiteurs enzymatiques (comme certains antidépresseurs, antifongiques azolés ou antibiotiques macrolides) peuvent réduire le métabolisme hépatique de la lidocaïne, entraînant une augmentation de sa demi-vie. Pour les patients sous anticoagulants oraux (AVK ou AOD), le risque n’est pas tant hémorragique que lié à un terrain cardiovasculaire plus fragile, nécessitant une vigilance accrue en cas de réaction indésirable systémique.
C’est pourquoi il est essentiel de signaler à votre médecin ou à votre praticien laser l’ensemble de vos traitements en cours, y compris les compléments alimentaires et plantes médicinales. En cas de doute, une adaptation du protocole (réduction de la surface traitée, diminution de la quantité de crème anesthésiante, suppression de l’occlusion prolongée) ou une alternative non médicamenteuse pourra être envisagée. Une surveillance clinique pendant et après la séance reste de mise chez les patients polymédiqués ou fragiles.
Protocoles d’application pré-épilation laser selon les phototypes de fitzpatrick
L’adaptation de la crème anesthésiante pour l’épilation laser ne se limite pas à la tolérance individuelle à la douleur. Elle doit aussi tenir compte du phototype cutané de Fitzpatrick, qui détermine la sensibilité de la peau aux rayonnements lumineux et la réponse thermique au tir laser. Les phototypes I à III (peaux claires) et IV à VI (peaux mates à foncées) ne réagissent pas de la même façon, ni au laser, ni aux anesthésiques locaux.
Pour optimiser le confort sans compromettre la sécurité, les protocoles d’application de la crème anesthésiante doivent être calibrés en fonction du type de laser (Alexandrite, diode, Nd:YAG, IPL), de la longueur d’onde, de la densité énergétique et de la zone anatomique cible. Vous vous demandez combien de temps laisser poser la crème, ou combien de grammes appliquer sur un maillot intégral selon votre phototype ? C’est précisément ce que nous détaillons dans les sous-sections suivantes.
Temps d’application optimal pour les lasers alexandrite 755nm
Les lasers Alexandrite 755 nm sont particulièrement efficaces sur les peaux claires à intermédiaires (phototypes I à III, parfois IV) avec une pilosité foncée. Leur énergie est fortement absorbée par la mélanine, ce qui se traduit par une sensation de chaleur plus marquée lors des tirs, en particulier sur le maillot, les aisselles et les zones à forte densité pileuse. Dans ce contexte, l’usage d’une crème anesthésiante peut nettement améliorer l’acceptabilité des séances.
Pour un laser Alexandrite, le temps de pose recommandé d’une crème de type EMLA se situe généralement entre 60 et 90 minutes sous film occlusif, en fonction de la sensibilité du patient et de la zone traitée. Pour les phototypes I et II, souvent plus sensibles mais avec une bonne pénétration du faisceau, 60 minutes suffisent la plupart du temps pour obtenir une anesthésie cutanée efficace. Pour les phototypes III et IV, un temps de pose de 90 minutes peut être proposé, en veillant à ne pas dépasser la dose maximale autorisée.
Il est important de retirer la crème anesthésiante 20 à 30 minutes avant le début de la séance d’épilation laser pour permettre à la peau de « respirer » et de retrouver une surface parfaitement propre et sèche. Cela optimise la transmission de l’énergie lumineuse et réduit le risque de résidus gras interférant avec la pièce à main. De plus, ce délai permet d’observer la peau et de vérifier l’absence de réaction locale (érythème, œdème, prurit) avant d’appliquer le laser Alexandrite.
Dosage spécifique pour les technologies IPL et diode 808nm
Les technologies IPL (lumière pulsée intense) et diode 808 nm présentent des profils de délivrance d’énergie différents de l’Alexandrite. La lumière pulsée diffuse un spectre plus large, avec des paramètres ajustables, tandis que la diode 808 nm émet un faisceau plus ciblé, souvent utilisé en balayage avec des fluences modérées mais des cadences élevées. Ces caractéristiques influencent la manière dont la douleur est perçue, ainsi que les protocoles de crème anesthésiante.
En IPL, la sensation de picotement ou de chaleur peut être plus diffuse mais généralement bien tolérée, surtout pour les phototypes clairs. Pour la majorité des patients, une application de 30 à 60 minutes de crème anesthésiante sur les zones sensibles (maillot, aisselles, lèvre supérieure) est suffisante. Le dosage typique se situe entre 1 et 2 g de crème pour une petite zone (aisselle) et 5 à 10 g pour un maillot classique ou échancré, en veillant à ne pas recouvrir les muqueuses.
Pour les lasers diode 808 nm, souvent utilisés sur de grandes surfaces (jambes, dos, torse), il est crucial de trouver un équilibre entre confort et sécurité. En pratique, on privilégie une application ciblée sur les zones les plus sensibles plutôt qu’un étalement uniforme sur toute la surface. Par exemple, pour un dos complet chez l’homme, on pourra appliquer 15 à 20 g de crème au maximum, répartis sur les zones à forte densité pileuse, avec un temps de pose de 60 à 90 minutes. Sur les jambes, une application sélective au niveau du maillot et des chevilles peut suffire, ce qui permet de rester en dessous des seuils de sécurité.
Techniques d’occlusion avec films plastiques pour maximiser la pénétration
L’utilisation d’un film plastique occlusif (type cellophane alimentaire) est une étape clé pour optimiser l’efficacité de la crème anesthésiante avant une épilation laser. Sous occlusion, l’hydratation de la couche cornée augmente, ce qui améliore la diffusion des principes actifs à travers l’épiderme. En pratique, cela permet de réduire légèrement la quantité de crème utilisée ou le temps de pose, tout en obtenant un niveau d’analgésie satisfaisant.
La technique consiste à appliquer une couche épaisse et homogène de crème sur peau propre et rasée, puis à recouvrir immédiatement la zone d’un film plastique ajusté comme une « seconde peau ». Il est essentiel de chasser les bulles d’air pour assurer un contact uniforme et d’éviter les plis qui pourraient provoquer des zones de surdosage local. Vous pouvez, par exemple, confectionner un « short » en film plastique pour le maillot ou un manchon pour chaque demi-jambe.
Cependant, l’occlusion doit rester maîtrisée. Une occlusion trop prolongée, sur de très grandes surfaces, augmente le risque d’absorption systémique. Nous recommandons donc de respecter un temps d’occlusion maximal de 2 heures chez l’adulte sain, et de préférer des temps plus courts (45 à 60 minutes) lorsque plusieurs zones sensibles sont traitées au cours de la même séance. Chez les patients présentant une peau très réactive, on peut tout à fait renoncer à l’occlusion et augmenter légèrement le temps de pose, sous supervision médicale.
Adaptation posologique selon l’épaisseur épidermique des zones anatomiques
L’épaisseur de l’épiderme et la densité des terminaisons nerveuses varient considérablement d’une zone anatomique à l’autre. La lèvre supérieure, le maillot, les aisselles ou le sillon inter-fessier présentent une peau plus fine et plus riche en récepteurs nociceptifs que les cuisses ou le dos. Il serait donc illogique d’appliquer la crème anesthésiante pour l’épilation laser selon un schéma unique sur l’ensemble du corps.
En pratique, les zones fines et très innervées nécessitent une couche de crème modérée mais un temps de pose suffisant (60 à 90 minutes), afin d’éviter une saturation inutile de la peau. À l’inverse, les zones à épiderme plus épais comme le dos ou les demi-jambes peuvent justifier une couche plus généreuse et éventuellement l’usage d’un film occlusif, sans dépasser les doses totales recommandées. Un exemple fréquemment cité est celui du dos masculin : 3 à 4 tubes de 5 g peuvent être nécessaires, là où 1 à 2 tubes suffisent pour un maillot simple.
Pour vous repérer, voici quelques ordres de grandeur couramment utilisés en pratique clinique : 5 à 10 g pour un maillot échancré, 10 à 15 g pour un maillot intégral, 5 g pour les deux aisselles, 10 à 15 g pour deux demi-jambes, et 15 à 20 g pour un dos complet. Ces chiffres restent indicatifs et doivent toujours être adaptés à votre poids, votre état de santé général et les recommandations du médecin ou du centre d’épilation laser.
Compositions pharmaceutiques des crèmes EMLA et génériques disponibles
Les crèmes anesthésiantes de type EMLA constituent la référence la plus utilisée avant une épilation laser définitive. Leur particularité repose sur un mélange eutectique de deux anesthésiques locaux, la lidocaïne et la prilocaïne, tous deux présents à une concentration de 2,5 % chacune. Ce mélange permet d’abaisser le point de fusion et d’obtenir une phase huileuse qui favorise la pénétration transcutanée des principes actifs.
Outre ces deux molécules majeures, la formulation inclut divers excipients destinés à stabiliser la crème, à améliorer sa texture et à optimiser la diffusion cutanée : huiles minérales, macrogols, eau purifiée, épaississants et agents tensioactifs. Certains génériques reprennent une composition quasi identique, avec parfois de légères variations d’excipients qui peuvent influencer la tolérance cutanée (présence ou non de conservateurs, de parabènes, de propylèneglycol, etc.). C’est pourquoi il n’est pas rare d’observer qu’un patient tolère parfaitement un générique tout en présentant une légère irritation avec la spécialité de référence, ou l’inverse.
Il existe également d’autres crèmes anesthésiantes topiques à base de lidocaïne seule, à des concentrations variables (4 %, 5 % voire 10 % pour certaines formulations étrangères). En France, ces produits sont généralement disponibles sur prescription médicale lorsqu’ils sont fortement dosés, et leur utilisation dans un contexte d’épilation laser doit rester encadrée. Certaines préparations magistrales, réalisées en pharmacie à la demande d’un médecin, peuvent associer lidocaïne, prilocaïne et parfois d’autres agents comme la tétracaïne, afin d’ajuster finement le profil d’action et la tolérance.
Dans tous les cas, nous vous recommandons de privilégier les crèmes anesthésiantes disposant d’une autorisation de mise sur le marché (AMM) ou d’un marquage CE, et d’éviter les produits achetés sur internet sans traçabilité claire. Une crème anesthésiante mal dosée ou contenant des excipients irritants peut non seulement compromettre votre séance d’épilation laser, mais aussi exposer votre santé à des risques inutiles.
Contre-indications dermatologiques et précautions d’usage clinique
Comme tout médicament, la crème anesthésiante pour épilation laser n’est pas dénuée de contre-indications. Sur le plan dermatologique, l’application doit être évitée sur une peau lésée, présentant des plaies, des ulcérations, des brûlures récentes, des dermatoses inflammatoires sévères (dermatite atopique en poussée, psoriasis en plaques fissuraires, infections cutanées actives). Une barrière cutanée altérée favorise une absorption systémique excessive et augmente le risque d’effets secondaires.
Les antécédents d’allergie à la lidocaïne, à la prilocaïne ou à d’autres anesthésiques locaux de la même famille (anilides) constituent une contre-indication formelle. De même, la méthémoglobinémie congénitale ou idiopathique, ainsi que l’association à certains médicaments inducteurs de méthémoglobinémie (dapsone, sulfamides, certains anesthésiques) imposent une prudence extrême, voire une éviction complète de ces crèmes. Les femmes enceintes ou allaitantes doivent également discuter au préalable avec leur médecin avant toute utilisation régulière.
Sur le plan pratique, il est impératif de ne jamais appliquer la crème anesthésiante sur les muqueuses génitales, anales ou buccales, ni à proximité immédiate des yeux. L’épilation du maillot intégral doit donc être soigneusement délimitée pour respecter cette règle. Par ailleurs, il convient de tenir compte du poids et de l’âge du patient : les enfants, les adolescents de faible poids et les personnes très âgées sont plus exposés aux risques de toxicité systémique en cas de surdosage.
Enfin, n’oublions pas les précautions de bon sens : respecter les temps de pose, ne pas multiplier les applications rapprochées, informer le praticien de toute sensation anormale (vertiges, palpitations, engourdissement généralisé, difficultés respiratoires) et conserver la crème hors de portée des enfants. Une crème anesthésiante bien utilisée reste un outil sûr et efficace ; mal utilisée, elle peut devenir source de complications évitables.
Alternatives thérapeutiques aux anesthésiques topiques conventionnels
Tout le monde n’a pas besoin – ni envie – de recourir à une crème anesthésiante pour l’épilation laser. Selon votre seuil de tolérance à la douleur, votre phototype, la zone à traiter et vos antécédents médicaux, des alternatives peuvent être envisagées. L’objectif reste le même : vous offrir une expérience la plus confortable possible, sans compromettre la sécurité ni l’efficacité du traitement.
La première alternative, souvent sous-estimée, consiste en une adaptation fine des paramètres du laser : réglage progressif de la fluence, augmentation graduelle de la puissance au fil des séances, choix d’une taille de spot et d’une fréquence adaptées. Les systèmes de refroidissement intégrés aux lasers modernes (air froid, cryogène, contact saphir refroidi) jouent également un rôle majeur en réduisant la sensation de brûlure superficielle. Une bonne communication avec votre praticien permet souvent d’ajuster ces paramètres pour rester dans une zone de confort acceptable.
Des approches non pharmacologiques peuvent aussi être proposées : application de poches de froid ou de packs de gel réfrigérés avant et immédiatement après la séance, techniques de respiration contrôlée, distraction visuelle ou auditive, voire séances plus courtes mais plus fréquentes pour limiter l’exposition à la douleur. Certaines personnes trouvent par exemple qu’écouter de la musique ou pratiquer des exercices de cohérence cardiaque pendant la séance diminue nettement la perception des tirs.
Sur le plan médicamenteux, en dehors des crèmes anesthésiantes locales, la prise d’antalgiques de palier I (paracétamol) ou d’anti-inflammatoires non stéroïdiens (AINS, en l’absence de contre-indication) une à deux heures avant la séance peut apporter un confort supplémentaire. Cette stratégie doit cependant être validée par votre médecin, notamment si vous avez des antécédents gastriques, rénaux ou cardiovasculaires. Les anesthésies régionales ou générales ne sont, elles, pas indiquées pour une simple épilation laser esthétique.
Enfin, pour les patients très anxieux ou ayant vécu des expériences douloureuses antérieures, un accompagnement psychologique ou une approche douce et progressive de l’épilation (par exemple commencer par de petites zones, puis élargir) peut s’avérer plus bénéfique qu’une surmédication. Vous l’aurez compris : la crème anesthésiante est un outil parmi d’autres, à intégrer dans une stratégie globale de confort.
Évaluation comparative des coûts et efficacité analgésique par zone corporelle
Lorsqu’on envisage un protocole d’épilation laser sur plusieurs séances, la question du coût global de la crème anesthésiante se pose rapidement. Un tube de 5 g d’EMLA ou de son générique coûte généralement quelques euros en pharmacie, mais le nombre de tubes nécessaires par séance peut varier considérablement selon la zone traitée et votre sensibilité. Il est donc utile de comparer, zone par zone, le rapport coût / confort obtenu.
Sur les petites zones comme la lèvre supérieure, le menton ou les aisselles, la consommation de crème reste modérée (environ 1 à 2 g par zone), ce qui rend l’utilisation quasi systématique économiquement acceptable pour les patients très sensibles. En revanche, pour des zones étendues comme les demi-jambes, le dos ou le torse, le volume nécessaire augmente fortement, et il devient judicieux de réserver la crème aux premières séances, ou aux zones réputées les plus douloureuses (maillot, sillon interfessier, zones péri-aréolaires).
Sur le plan de l’efficacité analgésique, les études cliniques montrent une réduction significative de la douleur perçue (souvent de l’ordre de 30 à 60 % sur les échelles visuelles analogiques) lors de l’application correcte d’une crème anesthésiante. Cependant, cette réduction n’est pas toujours jugée nécessaire par tous les patients, notamment sur les jambes ou les avant-bras, où la douleur reste souvent très supportable. En d’autres termes, dépenser plusieurs dizaines d’euros de crème par séance pour des zones peu douloureuses n’a pas toujours de sens, surtout sur des protocoles longs.
Pour optimiser votre budget, vous pouvez, avec l’aide de votre praticien, identifier les zones où la crème anesthésiante vous apporte un réel « plus » en termes de confort, et celles où une simple adaptation des paramètres laser suffit. Une stratégie fréquente consiste, par exemple, à utiliser la crème seulement sur le maillot et les aisselles, et à traiter le reste du corps sans anesthésie topique. Vous bénéficiez ainsi d’une épilation laser plus agréable là où c’est le plus nécessaire, tout en maîtrisant le coût global de votre traitement.