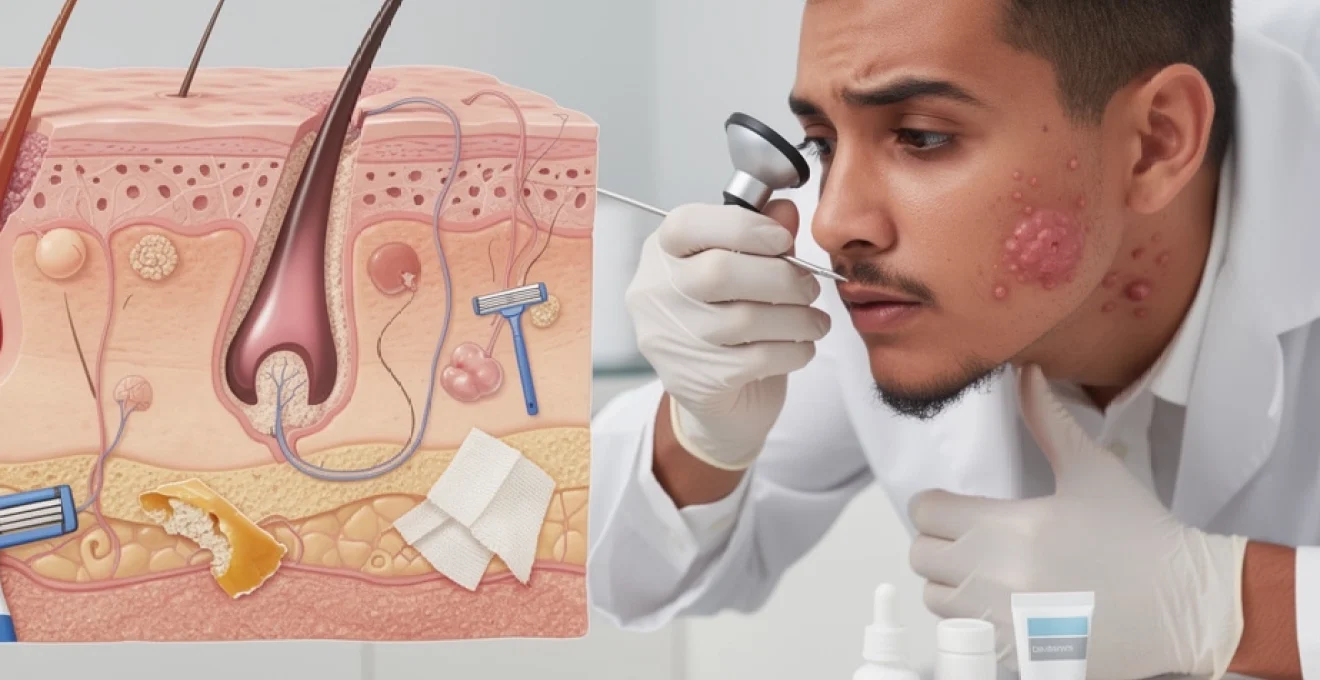
Les poils incarnés représentent un problème dermatologique fréquent qui affecte des millions de personnes à travers le monde. Ces formations cutanées, caractérisées par l’impossibilité du poil à émerger normalement à la surface de l’épiderme, peuvent évoluer vers des complications plus sérieuses lorsqu’elles ne sont pas traitées correctement. La formation d’une boule sous la peau constitue l’une des manifestations les plus préoccupantes de cette pathologie, pouvant générer douleurs, infections et cicatrices permanentes. Comprendre les mécanismes complexes qui régissent l’apparition de ces formations dermatologiques s’avère essentiel pour développer des stratégies thérapeutiques efficaces et prévenir les récidives. Cette problématique touche particulièrement les zones soumises à des traumatismes répétés comme le visage, les jambes et la région pubienne.
Mécanisme de formation des poils incarnés : processus de kératinisation et obstruction folliculaire
La compréhension du processus de formation des poils incarnés nécessite une analyse approfondie des mécanismes cellulaires et moléculaires impliqués dans la croissance pilaire normale. Le follicule pileux, structure complexe enchâssée dans le derme, constitue le siège de phénomènes biologiques sophistiqués qui peuvent être perturbés par divers facteurs internes et externes. L’obstruction folliculaire résulte généralement d’une combinaison de facteurs mécaniques, inflammatoires et génétiques qui altèrent la trajectoire normale de croissance du poil.
Cycle pilaire perturbé : phases anagène, catagène et télogène dysfonctionnelles
Le cycle pilaire normal comprend trois phases distinctes qui se succèdent de manière ordonnée sur plusieurs mois. La phase anagène, période de croissance active, peut être compromise par des traumatismes répétés ou des anomalies génétiques affectant la matrice pilaire. Durant cette phase critique, les cellules de la papille dermique orchestrent la prolifération des kératinocytes responsables de la formation de la tige pilaire. Une perturbation de cette synchronisation peut entraîner une croissance anarchique du poil, favorisant son incarcération sous-cutanée.
La phase catagène, période de régression folliculaire, présente également des vulnérabilités spécifiques. Les modifications structurelles du follicule durant cette transition peuvent créer des zones de faiblesse où le poil en formation peut dévier de sa trajectoire normale. Cette déviation s’accompagne souvent d’une inflammation locale qui aggrave l’obstruction et favorise l’enkystement du poil sous la surface cutanée.
Hyperkératinisation de l’infundibulum folliculaire et accumulation de kératine
L’hyperkératinisation constitue un mécanisme central dans la pathogenèse des poils incarnés. Ce processus implique une production excessive de kératine au niveau de l’infundibulum folliculaire, créant un bouchon corné qui empêche l’émergence normale du poil. Cette accumulation de kératine résulte souvent d’un déséquilibre entre la production et l’élimination des cellules cornées, phénomène fréquemment observé chez les individus à peau sèche ou présentant des troubles de la kératinisation.
L’obstruction progressive de l’orifice folliculaire par ces amas kératiniques force le poil en croissance à rechercher une voie alternative d’émergence. Cette recherche de chemin alternatif peut conduire à la perforation de la paroi folliculaire et à l’invasion des tissus dermiques adjacents, créant ainsi les conditions propices à la formation d’une masse sous-cutan
ée. Peu à peu, l’ensemble de ce processus aboutit à la constitution d’une véritable “chambre close” autour du poil, à l’origine de la boule que vous percevez sous la peau, parfois dure, rouge et sensible au toucher.
Courbure anormale du poil et perforation latérale de la gaine épithéliale
Au-delà de l’obstruction mécanique de l’orifice, la morphologie même du poil joue un rôle clé dans la formation d’un poil incarné profond. Les poils épais, frisés ou crépus suivent naturellement une trajectoire courbe. Lorsque l’extrémité du poil est coupée de manière oblique, comme c’est souvent le cas avec un rasage de très près, cette pointe se comporte comme un petit “hameçon” capable de perforer latéralement la gaine épithéliale du follicule.
Cette perforation latérale détourne la tige pilaire de son axe initial et l’oriente vers le derme environnant. Le poil se met alors à pousser horizontalement sous la peau au lieu de progresser verticalement vers l’extérieur. Le système immunitaire reconnaît cette tige pilaire comme un élément étranger, ce qui déclenche une réaction inflammatoire locale, avec afflux de cellules immunitaires et libération de médiateurs pro-inflammatoires. C’est cette cascade qui explique l’apparition d’une papule rouge, parfois évoluant en nodule ou en véritable boule sous-cutanée.
Formation de pseudokystes épidermiques et encapsulation fibreuse
Lorsque le poil incarné persiste dans le derme, l’organisme tente de l’isoler pour limiter l’inflammation chronique. Il se forme alors progressivement une capsule fibreuse autour du poil et des débris de kératine, aboutissant à un pseudokyste épidermique. Contrairement à un kyste sébacé classique, ce pseudokyste est essentiellement constitué de kératine et de fragments pilaires, entourés d’une paroi fibreuse plus ou moins épaisse.
Cliniquement, ce processus se traduit par une petite masse ferme, bien circonscrite, parfois mobile sous la peau et sensible à la pression. En cas de surinfection bactérienne, le contenu du pseudokyste peut se liquéfier et évoluer vers un abcès douloureux, avec rougeur, chaleur locale et parfois écoulement purulent. Sans prise en charge adaptée, la répétition de ces épisodes inflammatoires favorise la formation de cicatrices et, chez certains patients, de chéloïdes ou de cicatrices hypertrophiques particulièrement inesthétiques.
Facteurs étiologiques des poils incarnés : prédispositions anatomiques et comportementales
Pourquoi certaines personnes développent-elles régulièrement des poils incarnés formant des boules sous la peau, tandis que d’autres y échappent presque totalement ? La réponse réside dans une interaction complexe entre facteurs anatomiques (type de peau, nature du poil, architecture folliculaire) et comportements quotidiens (techniques de rasage, type d’épilation, choix vestimentaires). Comprendre ces déterminants est essentiel pour mettre en place une stratégie de prévention réellement efficace.
On distingue ainsi des prédispositions individuelles, comme une morphologie folliculaire courbe ou une tendance à l’hyperkératinisation, et des facteurs externes modifiables, tels que l’usage de rasoirs multi-lames ou le port de vêtements serrés. En agissant sur ces éléments comportementaux, vous pouvez réduire significativement le risque de voir un simple poil incarné évoluer vers un kyste ou un abcès sous-cutané.
Morphologie folliculaire courbe chez les populations afro-caribéennes
Les populations afro-caribéennes et, plus largement, les personnes ayant des cheveux frisés ou crépus présentent une configuration folliculaire particulière. Le follicule pileux est souvent incurvé, et la tige pilaire émerge de la peau selon un angle plus aigu. Cette architecture favorise une pousse du poil à l’horizontale et augmente mécaniquement le risque de repénétration du poil dans l’épiderme, en particulier après un rasage de près.
Cette prédisposition explique la fréquence élevée de la pseudofolliculite de la barbe chez les hommes noirs, avec des taux de prévalence pouvant dépasser 60 % dans certaines études. Sur le visage, le cou ou la nuque, de multiples papules et nodules inflammatoires peuvent coalescer, formant des plaques épaissies et parfois douloureuses. Dans ces cas, le choix de techniques d’épilation moins traumatisantes et l’adoption de rasages moins rapprochés deviennent des mesures de prévention majeures pour limiter la formation de poils incarnés enkystés.
Techniques de rasage traumatisantes : rasoirs multi-lames et contre-sens
Les rasoirs modernes à plusieurs lames promettent un rasage ultra-précis, mais ce “rasage de très près” a un revers : il favorise la pénétration sous-cutanée des poils. La première lame tire le poil au-dessus de la surface cutanée, tandis que les suivantes le sectionnent en dessous du niveau de l’épiderme. À la repousse, la tige pilaire, privée de son “guide” naturel, peut dévier de sa trajectoire et s’incarner dans la peau.
Le rasage à contre-sens de la pousse du poil, le rasage à sec ou encore la tension excessive de la peau pendant le passage du rasoir aggravent ce phénomène. Ils affinent la pointe du poil et la transforment en une sorte de micro-aiguille capable de perforer la couche cornée. Pour limiter la formation de poils incarnés formant des boules sous la peau, il est donc recommandé de privilégier un rasage dans le sens du poil, avec une lame simple, bien affûtée, en utilisant systématiquement un gel ou une mousse de rasage émolliente.
Épilation à la cire et traumatismes répétés du follicule pileux
L’épilation à la cire, qu’elle soit chaude ou froide, arrache le poil à sa racine en exerçant une traction brutale sur le follicule pileux. À court terme, cette technique procure une peau lisse, mais à long terme, elle peut entraîner une fermeture partielle ou totale de l’orifice folliculaire. Quand un nouveau poil tente de repousser, il ne retrouve plus son canal naturel et se retrouve prisonnier sous la peau, ce qui augmente le risque d’incarnation.
Répétée sur plusieurs mois ou années, cette agression mécanique chronique induit de micro-cicatrices internes et une fibrose péri-folliculaire. Le poil, contraint dans un environnement rigide et mal orienté, a d’autant plus tendance à se recourber et à s’enrouler sur lui-même. C’est particulièrement vrai sur les zones à poils épais et denses, comme le maillot, les aisselles ou la barbe. Chez les personnes sujettes aux poils incarnés kystiques, il peut être judicieux de réduire la fréquence de l’épilation à la cire, voire d’envisager une alternative comme l’épilation laser.
Vêtements occlusifs et friction mécanique sur zones sensibles
Les vêtements très serrés, en particulier s’ils sont composés de matières synthétiques peu respirantes, créent un micro-environnement chaud et humide à la surface de la peau. Cette occlusion favorise l’hyperkératinisation, la macération et parfois la prolifération bactérienne, trois facteurs qui contribuent à l’obstruction des follicules pileux. Dans les régions de frottement répété, comme l’aine, les fesses ou l’intérieur des cuisses, les poils sont ainsi soumis à des contraintes mécaniques permanentes.
À la longue, ce frottement chronique épaissit la couche cornée, modifie la direction naturelle de pousse des poils et augmente leur propension à s’incarner. Vous avez remarqué des boules douloureuses sous la peau à l’endroit de l’élastique de vos sous-vêtements ou le long des coutures de vos leggings ? Il est probable que la friction y soit pour beaucoup. Opter pour des tissus plus doux, des coupes moins serrées et alterner les types de vêtements au fil de la semaine fait partie des gestes simples mais efficaces pour limiter la survenue de poils incarnés enkystés.
Manifestations cliniques et complications dermatologiques des poils incarnés enkystés
Sur le plan clinique, les poils incarnés peuvent se présenter sous des aspects très variés, allant de la simple petite papule rougeâtre au nodule sous-cutané dur et douloureux. Au début, on observe le plus souvent une petite bosse inflammatoire, parfois surmontée d’un point noir ou blanc, avec un poil enroulé visible à travers la peau. Cette lésion s’accompagne souvent de démangeaisons ou d’une sensation de tiraillement, surtout dans les zones de frottement.
Lorsque le poil incarné évolue vers un enkystement, la lésion devient plus profonde et prend l’aspect d’une boule ferme, ronde ou ovalaire, parfois mobile par rapport aux plans superficiels. La peau en regard peut rester de couleur normale ou se teinter de rouge ou de brun, notamment chez les phototypes plus foncés, où l’on observe une hyperpigmentation post-inflammatoire. En cas de surinfection, des signes d’abcès apparaissent : douleur pulsatile, chaleur, rougeur diffuse, fluctuation à la palpation et potentiellement écoulement purulent.
Les complications ne sont pas uniquement esthétiques. Une inflammation répétée autour des poils incarnés peut conduire à une folliculite chronique, à la formation de kystes multiples, voire, dans les cas extrêmes, à des sinus pilonidaux ou à des cicatrices chéloïdiennes très épaisses. Ces séquelles sont d’autant plus probables que les lésions sont manipulées, grattées ou “percées” de manière inappropriée à domicile. C’est pourquoi il est crucial de résister à l’envie de triturer systématiquement chaque poil incarné et de privilégier une prise en charge encadrée lorsque les boules sous la peau se multiplient ou deviennent douloureuses.
Diagnostic différentiel : kyste sébacé, lipome et autres formations sous-cutanées
Une boule sous la peau n’est pas toujours liée à un poil incarné. Pour poser le bon diagnostic et choisir le traitement adapté, il est fondamental de distinguer les poils incarnés enkystés d’autres lésions sous-cutanées fréquentes, comme les kystes sébacés, les lipomes ou certains abcès cutanés. Le contexte d’apparition, l’aspect clinique et l’évolution dans le temps apportent généralement des indices précieux au médecin ou au dermatologue.
Le kyste sébacé, par exemple, se présente comme une masse arrondie, ferme, souvent indolore, située plus en profondeur. Il est constitué d’une poche tapissée d’épithélium et remplie de sébum et de kératine. Un petit orifice central ou un point noir (punctum) peut parfois être observé à la surface. Le lipome, quant à lui, est une tumeur bénigne de tissu graisseux, molle, mobile, non inflammatoire et sans lien avec un follicule pileux. À l’inverse, un poil incarné enkysté est souvent associé à des antécédents de rasage ou d’épilation sur la zone, à des poussées inflammatoires récurrentes et à des signes cutanés superficiels (rougeur, point noir, poil visible).
Dans certains cas, notamment lorsque la boule sous la peau est volumineuse, ancienne ou atypique, des examens complémentaires peuvent être nécessaires. Une échographie des tissus mous permet de préciser la nature du contenu (liquide, graisseux, kératinique) et l’architecture de la lésion. Plus rarement, une biopsie ou une excision chirurgicale à visée diagnostique sont réalisées. Cette démarche est essentielle pour exclure d’autres pathologies plus rares mais potentiellement sévères, comme certains types de tumeurs cutanées ou de granulomatoses.
Protocoles thérapeutiques médicaux : rétinoïdes topiques et corticothérapie locale
Lorsqu’un poil incarné forme une boule sous la peau, la prise en charge médicale vise plusieurs objectifs : réduire l’inflammation, normaliser la kératinisation, traiter ou prévenir une éventuelle infection et limiter le risque de cicatrices. Les dermatologues disposent pour cela d’un arsenal thérapeutique associant rétinoïdes topiques, antibiotiques locaux et exfoliants chimiques. Le choix des molécules et de leurs concentrations dépend de la sévérité des lésions, de la localisation et du type de peau du patient.
Dans les formes débutantes ou modérées, un traitement local bien conduit suffit le plus souvent à résorber la lésion et à éviter l’évolution vers un abcès. Pour les cas plus sévères ou récurrents, ces traitements topiques sont parfois associés à des mesures plus invasives (incision, drainage, épilation laser). Il est important de souligner que l’automédication, notamment avec des corticoïdes puissants ou des antibiotiques utilisés sans encadrement, peut masquer les symptômes sans traiter la cause et favoriser l’émergence de résistances bactériennes.
Trétinoïne 0,025% et adapalène pour normalisation de la kératinisation
Les rétinoïdes topiques, comme la trétinoïne à 0,025 % ou l’adapalène, sont des dérivés de la vitamine A largement utilisés en dermatologie pour leur capacité à réguler la kératinisation. Dans le contexte des poils incarnés, ils agissent en réduisant l’hyperkératinisation de l’infundibulum folliculaire, en favorisant le renouvellement cellulaire et en affinant progressivement la couche cornée. Concrètement, ils aident le poil à retrouver un trajet d’émergence normal et limitent la formation de bouchons cornés obstructifs.
Ces produits s’appliquent généralement le soir, en fine couche, sur une peau parfaitement sèche, en évitant les zones sensibles (muqueuses, paupières, plis profonds). Les premières semaines, il n’est pas rare d’observer une légère irritation, une desquamation ou une sensation de brûlure modérée, surtout chez les peaux sensibles. C’est pourquoi les dermatologues recommandent souvent une utilisation progressive (un soir sur deux, puis quotidienne) et l’association à une crème hydratante non comédogène. Bien utilisés, les rétinoïdes contribuent à diminuer la fréquence des poils incarnés récurrents et à améliorer la texture globale de la peau.
Antibiotiques topiques : clindamycine et érythromycine en cas d’infection secondaire
Lorsque la boule sous la peau associée à un poil incarné devient rouge, chaude, douloureuse et qu’un exsudat purulent apparaît, une infection bactérienne secondaire est probable. Les bactéries le plus souvent en cause sont des staphylocoques, naturellement présents à la surface de la peau. Dans ces situations, l’utilisation d’antibiotiques topiques, comme la clindamycine ou l’érythromycine en gel ou en lotion, permet de contrôler localement l’infection et de prévenir l’extension vers un abcès profond.
Ces traitements sont prescrits sur une durée limitée, généralement de 7 à 10 jours, et doivent être appliqués sur une peau propre, après un nettoyage doux et un séchage minutieux. Vous vous demandez s’il est toujours nécessaire d’avoir recours à un antibiotique ? Non : lorsque le poil incarné n’est pas infecté, un traitement antiseptique local (chlorhexidine, solution iodée) suffit souvent. En revanche, si la douleur s’intensifie, si la fièvre apparaît ou si plusieurs lésions suppurées coexistent, une consultation médicale s’impose pour évaluer la nécessité d’un traitement antibiotique systémique.
Exfoliants chimiques : acide salicylique et acide glycolique à usage dermatologique
Les exfoliants chimiques à base d’acides de fruits (AHA) ou d’acides bêta-hydroxy (BHA) constituent un complément précieux aux rétinoïdes pour prévenir et traiter les poils incarnés. L’acide salicylique, lipophile, pénètre facilement dans le follicule pileux et dissout les amas de cellules mortes et de sébum qui obstruent l’orifice. L’acide glycolique, plus hydrophile, agit surtout en surface en rompant les liaisons entre les cornéocytes, ce qui affine la couche cornée et uniformise le grain de peau.
Utilisés à des concentrations adaptées (généralement de 2 à 10 % pour un usage cosmétique à domicile, plus en milieu médical), ces actifs aident à libérer progressivement les poils piégés et réduisent le risque de formation de nouvelles boules sous la peau. Une à deux applications par semaine suffisent en général, en veillant à éviter le surdosage et l’association intempestive de plusieurs produits irritants. Comme pour les rétinoïdes, une bonne hydratation et une protection solaire rigoureuse sont indispensables, car ces traitements peuvent rendre la peau plus sensible aux UV.
Techniques chirurgicales et extraction professionnelle des poils incarnés profonds
Lorsque le poil incarné est profondément enkysté, qu’il forme une boule persistante sous la peau ou qu’il s’accompagne de complications (abcès, fistule, cicatrice épaisse), une prise en charge chirurgicale peut s’avérer nécessaire. Contrairement aux tentatives d’extraction à domicile, souvent traumatisantes et sources d’infection, l’intervention réalisée par un médecin ou un dermatologue respecte des règles strictes d’asepsie et de sécurité. L’objectif est double : retirer le poil et son kyste associé, tout en préservant au maximum les tissus sains pour limiter les séquelles esthétiques.
Selon la taille et la profondeur de la lésion, plusieurs techniques peuvent être employées : simple incision-drainage de l’abcès, curetage du pseudokyste, mini-exérèse elliptique ou, plus rarement, chirurgie plus large avec fermeture par sutures. Ces gestes se pratiquent le plus souvent sous anesthésie locale, en cabinet dermatologique ou en petite chirurgie ambulatoire. Après l’intervention, des soins locaux (pansements, antiseptiques, parfois antibiothérapie) sont prescrits, ainsi qu’une surveillance de la cicatrisation. Cette approche professionnelle permet non seulement de soulager rapidement la douleur, mais aussi de réduire significativement le risque de récidive au même endroit.